Méningite : symptômes selon l’âge, diagnostic en urgence et calendrier vaccinal obligatoire en France
- Comprendre la méningite et ses différentes origines
- Identifier les symptômes selon l’âge du patient
- Diagnostic et prise en charge médicale immédiate
- Traitements adaptés et risques de séquelles
- Stratégies de prévention et protection de l’entourage
- Facteurs de risque et surveillance épidémiologique
- FAQ
- Références scientifiques et recommandations officielles
L’essentiel en 30 secondes
La méningite est une inflammation des méninges (dure-mère, arachnoïde, pie-mère), d’origine bactérienne ou virale, nécessitant un diagnostic urgent par ponction lombaire.
- Mortalité : Selon l’OMS, les méningites bactériennes sont responsables d’environ 1 décès sur 6 parmi les cas recensés.
- Séquelles : Environ 1 survivant sur 5 conserve des séquelles durables, la surdité étant la complication la plus fréquente.
- Vaccination : Depuis le 1er janvier 2025, les vaccins contre les méningocoques B et ACWY sont obligatoires pour les nourrissons en France.
- Urgence : Un purpura fulminans (taches ne s’effaçant pas à la pression) impose un appel immédiat au 15 (SAMU).
- Cas contacts : La rifampicine est prescrite en antibioprophylaxie pour éliminer le portage bactérien chez l’entourage proche.
À retenir : L’antibiothérapie intraveineuse est instaurée en urgence absolue, sans attendre les résultats de la ponction lombaire — chaque minute compte.
Informations vérifiées en 2026 — Sources : OMS, Institut Pasteur, Santé publique France
Face à une fièvre brutale ou une raideur de nuque, l’inquiétude est naturelle tant la méningite nécessite une réactivité médicale immédiate. Cet article détaille les signes d’alerte selon l’âge et les protocoles de soins actuels pour vous aider à identifier cette inflammation des méninges (membranes protectrices du cerveau). Vous découvrirez les bénéfices de la vaccination et les gestes de prévention indispensables pour protéger l’entourage contre les formes bactériennes et virales.
Comprendre la méningite et ses différentes origines
Derrière ce terme médical souvent redouté se cache une réalité biologique précise qu’il convient de décoder pour agir avec la réactivité nécessaire.
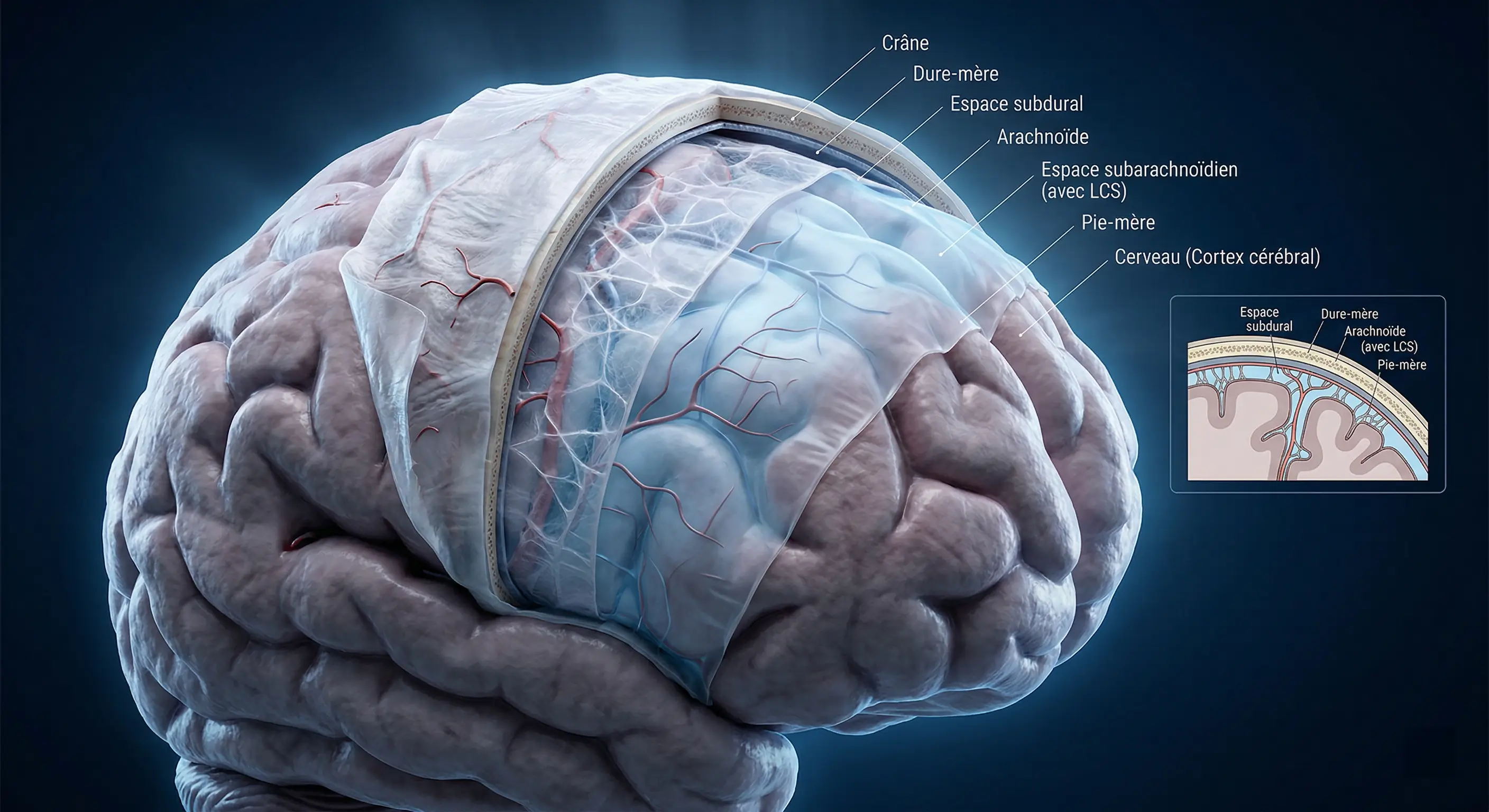
L’inflammation des membranes protectrices du cerveau
Les méninges constituent trois enveloppes protectrices (dure-mère, arachnoïde, pie-mère) entourant le système nerveux central. Le liquide céphalo-rachidien, circulant entre ces couches, joue un rôle crucial d’amortisseur contre les chocs.
Lorsqu’une infection s’installe, le processus inflammatoire augmente la pression intracrânienne. Cette compression perturbe alors les fonctions vitales cérébrales.
Cette pathologie représente un enjeu majeur pour l’ Organisation Mondiale de la Santé en raison de sa dangerosité. L’urgence médicale est mondiale et absolue.
Une telle affection ne laisse que peu de place à l’hésitation. La rapidité du diagnostic est déterminante.
La gravité varie selon l’origine. Les bactéries agissent comme des tueuses rapides, alors que les virus se montrent souvent plus cléments mais restent épuisants.
La méningite virale guérit fréquemment de façon spontanée avec du repos. Pourtant, elle engendre des maux de tête parfois très intenses et persistants.
Le méningocoque et le pneumocoque sont les agents pathogènes principaux des formes sévères. Ils causent plus de la moitié des décès mondiaux liés à cette maladie.
Les méningites bactériennes sont les formes les plus dangereuses et sont responsables d’environ un décès sur six.
La méningite bactérienne nécessite une antibiothérapie d’urgence et une hospitalisation immédiate, contrairement aux formes virales qui se résolvent le plus souvent avec du repos.
Les modes de transmission par voie respiratoire
Le mécanisme de contagion repose sur les sécrétions. Les bactéries voyagent via les postillons et les sécrétions de la gorge lors de contacts rapprochés.
Le concept de porteur sain est fondamental. Beaucoup d’individus hébergent ces germes sans être malades, tout en restant capables de les transmettre involontairement.
Certains facteurs favorisent la circulation bactérienne. La vie en collectivité, notamment dans les internats ou les casernes, facilite la propagation rapide des agents infectieux.
- postillons
- baisers
- partage de couverts
- promiscuité prolongée
La contagion de la méningite reste possible même en l’absence de symptômes chez le porteur sain, ce qui rend la prévention d’autant plus essentielle dans les milieux collectifs.
Identifier les symptômes selon l’âge du patient
Maintenant que nous connaissons l’ennemi, voyons comment il se manifeste concrètement, car les signes varient énormément selon l’âge. Chaque tranche d’âge présente des symptômes de la méningite qui lui sont propres et qu’il est crucial de reconnaître rapidement.
Le syndrome méningé classique chez l’adulte
Les signes cardinaux associent fièvre et raideur de nuque. Cette dernière empêche de ramener le menton vers le torse. La lumière devient alors insupportable (photophobie).
L’intensité des douleurs est marquante. Les maux de tête sont explosifs. Ils s’accompagnent souvent de vomissements en jet, un symptôme très caractéristique de l’inflammation.
L’état général se dégrade. La fièvre grimpe vite. Le patient semble prostré, refuse tout mouvement et peut présenter une confusion mentale.
Il faut parfois différencier une céphalée frontale d’un syndrome méningé. Un avis médical reste indispensable.
Les signes spécifiques chez le nourrisson et l’enfant
Le comportement change radicalement. Un bébé qui pleure de façon inhabituelle doit alerter. S’il devient anormalement mou (hypotonie), la vigilance est de mise.
Observez les signes physiques. La fontanelle peut paraître bombée chez le petit. Le refus du biberon constitue également un signal d’alarme majeur.
La vigilance parentale est primordiale. Si l’enfant est difficile à réveiller, n’attendez pas. C’est une urgence absolue nécessitant des soins.
La méningite chez l’enfant présente des particularités cliniques qui justifient une attention redoublée des parents, notamment chez les nourrissons de moins de deux ans.
Les signes d’une fièvre chez le bébé peuvent être trompeurs et ne doivent jamais être banalisés dans ce contexte.
Il ne faut pas confondre avec les symptômes de la sinusite. Les signes de la méningite sont bien plus sévères.
L’alerte absolue face au purpura fulminans
L’identification des taches est vitale. Ces petites marques rouges ou violettes ne disparaissent pas sous la pression. C’est le test du verre. Si la tache reste visible, la situation est grave.
Le risque de choc septique est réel. Ces éruptions prouvent que la bactérie envahit le sang. Les organes risquent alors de lâcher très rapidement sans une intervention immédiate.
La réaction doit être instantanée. Une seule tache suffit pour appeler le 15. Chaque minute perdue réduit malheureusement les chances de survie du patient. Cette présentation clinique correspond à ce que l’on appelle une méningite foudroyante, capable d’engager le pronostic vital en quelques heures.
Diagnostic et prise en charge médicale immédiate
Face à une suspicion de méningite, le temps est le pire ennemi ; le parcours médical doit s’enclencher sans le moindre délai. Savoir en combien de temps la méningite peut agir permet de mieux comprendre l’urgence de chaque étape de la prise en charge.
Le rôle déterminant de la ponction lombaire
Le médecin prélève délicatement du liquide céphalorachidien (LCR) entre deux vertèbres, dans le bas du dos. Ce geste technique, bien qu’impressionnant, demeure l’examen de référence pour identifier précisément l’infection.
En laboratoire, l’analyse du liquide permet de détecter la présence de bactéries ou de globules blancs. Ces résultats confirment si l’origine est bactérienne ou virale, orientant ainsi les soins adaptés.
L’urgence est telle qu’on n’attend pas les conclusions du laboratoire pour débuter les antibiotiques. On gagne ainsi des minutes précieuses pour contrer la progression de la maladie.
Un scanner cérébral peut être réalisé en amont de la ponction pour écarter un risque d’hypertension intracrânienne.
Consultez les ressources de l’ Institut Pasteur sur ces méthodes diagnostiques. La rapidité sauve des vies.
L’orientation rapide vers les services d’urgence
Dès l’apparition de signes évocateurs à la maison, l’hôpital devient la destination unique. Le SAMU assure alors un transport médicalisé pour stabiliser les fonctions vitales durant le trajet.
Un médecin en ligne, lors d’une téléconsultation, peut repérer les signes de gravité immédiate. Il oriente alors le patient sans attendre vers les urgences pour une prise en charge lourde.
À l’arrivée, les équipes de réanimation se mobilisent pour une surveillance constante. Cette vigilance étroite permet de réagir au moindre signe de défaillance neurologique ou respiratoire durant l’hospitalisation.
Comprendre la crainte de tomber malade aide à mieux appréhender le sérieux du triage médical. Chaque alerte mérite une attention rigoureuse.
Traitements adaptés et risques de séquelles
Une fois le diagnostic posé, l’arsenal thérapeutique se déploie pour éradiquer l’infection et limiter les dommages collatéraux sur le cerveau.
L’antibiothérapie et les soins hospitaliers
Le traitement repose sur une intervention d’urgence. Des antibiotiques puissants […] sont injectés par voie intraveineuse. Ils doivent impérativement franchir la barrière hémato-encéphalique du cerveau.
La gestion de l’inflammation est également une priorité. Des corticoïdes, souvent la dexaméthasone, sont ajoutés au protocole initial. Ils réduisent le gonflement des tissus pour protéger les neurones précieux.
L’hospitalisation est systématique pour assurer la sécurité. Le séjour dure généralement une semaine entière. Cette surveillance clinique étroite permet de valider l’efficacité réelle des molécules administrées.
Les soins incluent :
- Perfusion intraveineuse continue.
- Monitoring des fonctions vitales.
- Repos strict au calme.
- Hydratation constante adaptée.
Une prise de sang régulière permet de suivre les marqueurs inflammatoires et d’évaluer la réponse au traitement en cours d’hospitalisation.
Les complications neurologiques à long terme
Des séquelles durables touchent environ un survivant sur cinq. La surdité (perte auditive) représente la complication la plus fréquente. Des troubles de la mémoire ou de l’attention peuvent aussi persister.
Un suivi médical pluridisciplinaire est organisé après l’hospitalisation. Un bilan complet devient alors indispensable. Des neurologues et des médecins ORL surveillent de près l’évolution des capacités sensorielles.
La rééducation permet de retrouver une certaine autonomie. Parfois, il est nécessaire de réapprendre certains gestes moteurs. L’orthophonie aide également à restaurer un langage fluide et une communication fonctionnelle.
La convalescence peut s’accompagner d’une fatigue musculaire persistante durant plusieurs mois.
Stratégies de prévention et protection de l’entourage
Si les traitements sauvent des vies, la prévention reste le bouclier le plus efficace pour éviter que le drame ne se produise.
Le calendrier vaccinal et les vaccins obligatoires
En France, les vaccins contre les méningocoques deviennent la règle. Ils protègent les nourrissons dès les premiers mois. Ces mesures visent à éradiquer les formes graves d’infections bactériennes dès le plus jeune âge.
Les adolescents sont aussi une cible prioritaire. Les rappels assurent une protection collective durable contre les souches ACWY. Cette stratégie protège non seulement l’individu mais aussi l’ensemble de la communauté scolaire.
Aucun vaccin ne couvre encore 100% des formes. La vigilance reste donc de mise. Il est nécessaire de surveiller tout signe clinique inhabituel.
Consultez les détails du vaccin contre la méningite. Informez-vous sur les schémas vaccinaux.
Notre article dédié à la vaccination contre la méningite détaille les schémas de primovaccination et les rappels recommandés selon l’âge.
L’antibioprophylaxie pour les cas contacts
Les proches reçoivent un traitement préventif rapide. Cela évite que la bactérie ne rebondisse sur une autre personne. Cette intervention immédiate est cruciale pour stopper la propagation au sein du foyer familial.
La rifampicine est souvent prescrite en dose unique. C’est un protocole simple mais d’une efficacité redoutable. Elle permet d’éliminer les bactéries présentes dans la gorge des porteurs sains avant toute complication.
On cherche à briser la chaîne de transmission. Le but est d’éliminer le portage dans le groupe. Cela limite le risque d’apparition de nouveaux cas secondaires.
Découvrez le vaccin adulte. Protégez votre entourage efficacement.
Les mesures d’hygiène pour limiter les risques
Le lavage des mains reste une arme fondamentale. Il faut aussi apprendre à tousser dans son coude. Ces gestes simples bloquent physiquement le passage des gouttelettes respiratoires chargées de bactéries.
Évitez de partager vos verres ou vos brosses à dents. Ces objets peuvent transporter des bactéries invisibles. La promiscuité et l’échange de sécrétions salivaires sont les principaux vecteurs de transmission du méningocoque.
Ces réflexes simples réduisent drastiquement la circulation des germes. C’est une protection civique pour tous. Adopter ces habitudes contribue à la sécurité sanitaire de l’ensemble de la population française.
| Geste barrière | Risque réduit | Application au quotidien |
|---|---|---|
| Lavage des mains | Transmission par contact | Utiliser de l’eau et du savon avant chaque repas. |
| Non-partage des couverts | Échange de salive | Utiliser ses propres ustensiles, verres et gourdes. |
| Hygiène respiratoire | Projection de gouttelettes | Tousser ou éternuer dans le pli du coude. |
| Aération des pièces | Concentration de germes | Ouvrir les fenêtres 10 minutes par jour minimum. |
Facteurs de risque et surveillance épidémiologique
Pour finir, comprenons qui est le plus exposé et comment les autorités sanitaires veillent au grain pour éviter les flambées.
Les profils vulnérables et l’immunodépression
Les seniors et les personnes aux défenses affaiblies sont plus fragiles. Leur corps lutte moins bien contre l’invasion. Le vieillissement naturel du système immunitaire accentue cette vulnérabilité face aux agents pathogènes.
La promiscuité dans les foyers ou les camps favorise les épidémies. Le manque d’espace aide les bactéries. Les milieux fermés, comme les internats ou les casernes, augmentent les risques de transmission par gouttelettes.
La fumée irrite les muqueuses de la gorge. Cela crée des portes d’entrée pour les méningocoques. Le tabagisme passif est un facteur aggravant.
L’OMS a approuvé une feuille de route mondiale pour vaincre la méningite d’ici 2030.
La surveillance nationale des centres de référence
Le Centre National de Référence analyse chaque souche détectée. Cela permet de suivre l’évolution de la maladie. Son expertise couvre les méningocoques et Haemophilus influenzae pour orienter les stratégies vaccinales.
Chaque cas doit être déclaré aux autorités de santé. Cette veille sanitaire permet de réagir en quelques heures. Le signalement obligatoire garantit une réponse rapide de Santé publique France en cas d’alerte.
L’objectif est d’éliminer les épidémies majeures d’ici 2030. C’est un défi scientifique et humain. Cette ambition mondiale vise à réduire drastiquement la mortalité liée aux infections bactériennes.
Rapport de l’OMS sur la stratégie 2030.
Face à une suspicion de méningite, la rapidité du diagnostic par ponction lombaire et l’instauration d’une antibiothérapie sont vitales. La vaccination et les gestes barrières demeurent vos meilleurs boucliers pour prévenir les séquelles. Agir sans délai protège durablement votre santé et celle de votre entourage.
FAQ
Qu’est-ce qu’une méningite et quel est le rôle des méninges ?
La méningite désigne une inflammation des méninges, les trois membranes protectrices (dure-mère, arachnoïde et pie-mère) qui enveloppent le cerveau et la moelle épinière. Ces enveloppes agissent comme une barrière physique et immunitaire essentielle au bon fonctionnement du système nerveux central.
Entre ces membranes circule le liquide céphalo-rachidien (LCR), un fluide clair qui amortit les chocs, nourrit les tissus nerveux et régule la pression intracrânienne. Lorsqu’une infection survient, l’inflammation de ces structures peut perturber les fonctions vitales, faisant de cette pathologie une urgence médicale majeure.
La distinction repose sur l’agent pathogène et la sévérité de l’affection. Les méningites virales, souvent causées par des entérovirus ou le virus de la grippe, sont les plus fréquentes et généralement bénignes chez les personnes non immunodéprimées. Elles guérissent le plus souvent spontanément avec du repos et un traitement des symptômes.
À l’inverse, la méningite bactérienne (causée par le méningocoque ou le pneumocoque) est une forme redoutable. Elle peut être mortelle en quelques heures ou laisser de graves séquelles. Selon les données de l’Organisation Mondiale de la Santé, environ un décès sur six est imputable aux formes bactériennes, nécessitant une hospitalisation immédiate pour une antibiothérapie intraveineuse.
Quels sont les signes d’alerte chez l’adulte et l’enfant ?
Chez l’adulte, le syndrome méningé classique associe une fièvre élevée, des maux de tête violents, des vomissements « en jet » et une raideur de la nuque empêchant de ramener le menton vers le torse. Une forte sensibilité à la lumière (photophobie) est également caractéristique. En cas de doute, il est recommandé de consulter un médecin pour un examen clinique complet.
Chez le nourrisson, les signes sont plus subtils : un bébé anormalement mou, des pleurs inconsolables, un refus du biberon ou une fontanelle bombée doivent alerter. Un signe de gravité extrême, le purpura (…) impose d’appeler immédiatement les secours (le 15), car il indique une infection généralisée du sang.
Comment se déroule le diagnostic par ponction lombaire ?
La ponction lombaire est l’examen de référence pour confirmer le diagnostic. Le médecin prélève un échantillon de liquide céphalo-rachidien entre deux vertèbres dans le bas du dos. L’analyse en laboratoire permet d’identifier précisément le germe responsable et d’adapter le traitement antibiotique ou antiviral.
Bien que cet acte puisse impressionner, il est réalisé dans un cadre hospitalier sécurisé. Dans les situations d’urgence, la première dose d’antibiotiques est souvent administrée sans attendre les résultats définitifs afin de gagner un temps précieux sur la progression de la bactérie.
Quelles sont les séquelles possibles après une méningite ?
Environ une personne sur cinq ayant survécu à une méningite bactérienne conserve des séquelles durables. La complication la plus fréquente est la perte auditive (surdité). Des troubles de la mémoire, de l’attention, du langage ou des crises convulsives peuvent également persister, nécessitant un suivi neurologique ou ORL régulier.
La convalescence peut être marquée par une fatigue musculaire importante et nécessite parfois une rééducation adaptée, comme l’orthophonie ou la psychomotricité. Un bilan complet après la sortie de l’hôpital permet de coordonner au mieux ces soins de soutien.
Quels sont les vaccins obligatoires pour se protéger ?
La vaccination constitue le bouclier le plus efficace. Depuis le 1er janvier 2025 en France, la vaccination contre le méningocoque B et les souches ACWY est devenue obligatoire pour les nourrissons. Ces vaccins protègent contre les formes les plus dévastatrices de la maladie dès les premiers mois de vie. Retrouvez le calendrier complet des vaccins obligatoires en vigueur.
Pour les adolescents et les jeunes adultes, des rappels ou des rattrapages vaccinaux sont fortement recommandés, notamment pour ceux vivant en collectivité (internats, cités universitaires). Un avis médical permet de vérifier la mise à jour de votre calendrier vaccinal selon les recommandations en vigueur.
Que faire si l’on a été en contact avec un malade ?
Lorsqu’un cas de méningite bactérienne est identifié, les autorités de santé mettent en place une antibioprophylaxie pour l’entourage proche. Ce traitement préventif, souvent à base de rifampicine, vise à éliminer le portage de la bactérie dans la gorge et à briser la chaîne de transmission pour éviter de nouveaux cas.
En complément, des mesures d’hygiène simples comme le lavage fréquent des mains et le non-partage des couverts ou des verres sont essentielles. Ces réflexes, associés à une surveillance médicale des contacts, permettent de limiter drastiquement les risques épidémiques au sein d’un groupe.
Références scientifiques et recommandations officielles
- Haute Autorité de Santé (HAS) – Recrudescence des infections invasives à méningocoques : nouvelles recommandations sur le rattrapage vaccinal – Consulter les recommandations de la HAS (2025)
- Assurance Maladie (Ameli) – Méningite : définition, causes et circonstances de survenue – Voir le dossier Ameli (2024)
- Santé publique France – Infections invasives à méningocoque : un nombre de cas élevé en janvier et février 2025 – Consulter le bulletin épidémiologique (2025)
- Organisation mondiale de la Santé (OMS) – Méningite : aide-mémoire – Voir la fiche OMS (2025)
