Otite maligne externe : définition, symptômes et prise en charge
L’essentiel en 30 secondes
L’otite maligne externe (otite externe nécrosante) est une ostéomyélite de la base du crâne causée principalement par Pseudomonas aeruginosa, sans aucun lien avec un cancer malgré son appellation.
- Terrain : 80 % des cas surviennent chez des patients atteints de diabète de type 2 déséquilibré.
- Propagation : l’infection s’infiltre via les fissures de Santorini vers l’os temporal et les nerfs crâniens.
- Diagnostic : le scanner (TDM) des rochers est l’examen de référence pour évaluer l’érosion osseuse.
- Traitement : antibiothérapie intraveineuse prolongée de 6 semaines à plusieurs mois, associée au contrôle glycémique.
- Urgence : paralysie faciale, vertiges ou surdité brutale imposent une hospitalisation immédiate.
À retenir : une otalgie nocturne intense résistant aux antalgiques classiques après 48 h de gouttes antibiotiques doit faire suspecter une forme nécrosante.
Informations vérifiées en 2026 — Sources : littérature médicale ORL, DUMAS (CNRS)
Une douleur à l’oreille insupportable qui s’intensifie la nuit et résiste aux soins classiques peut-elle cacher une infection osseuse ? Ce contenu détaille les mécanismes de l’otite maligne externe, une pathologie nécrosante qui touche l’os temporal sans être un cancer, afin de vous aider à identifier les signes d’alerte. Vous découvrirez comment un diabète déséquilibré favorise la bactérie Pseudomonas aeruginosa et quels protocoles d’imagerie permettent de stopper la propagation vers la base du crâne.
Comprendre la spécificité de l’otite externe maligne
Face à ce diagnostic, le terme peut effrayer. Pourtant, il s’agit d’une pathologie infectieuse sévère et non d’un processus tumoral, nécessitant une attention médicale particulière pour stopper sa progression.
Une infection osseuse sans rapport avec un cancer
Le qualificatif « maligne » est historique. Il souligne la sévérité de l’infection. Ce terme ne désigne absolument pas un cancer ou une tumeur.
L’infection dépasse la peau du conduit. Elle attaque les tissus mous. Le cartilage est ensuite touché par cette inflammation profonde.
Cette pathologie impose l’hôpital. Les gouttes classiques ne suffisent plus. Une prise en charge spécialisée devient alors indispensable.
L’otite maligne externe est une infection grave de l’os temporal qui débute dans le conduit auditif, sans aucun lien avec une pathologie cancéreuse malgré son appellation.
Le mécanisme de propagation vers la base du crâne
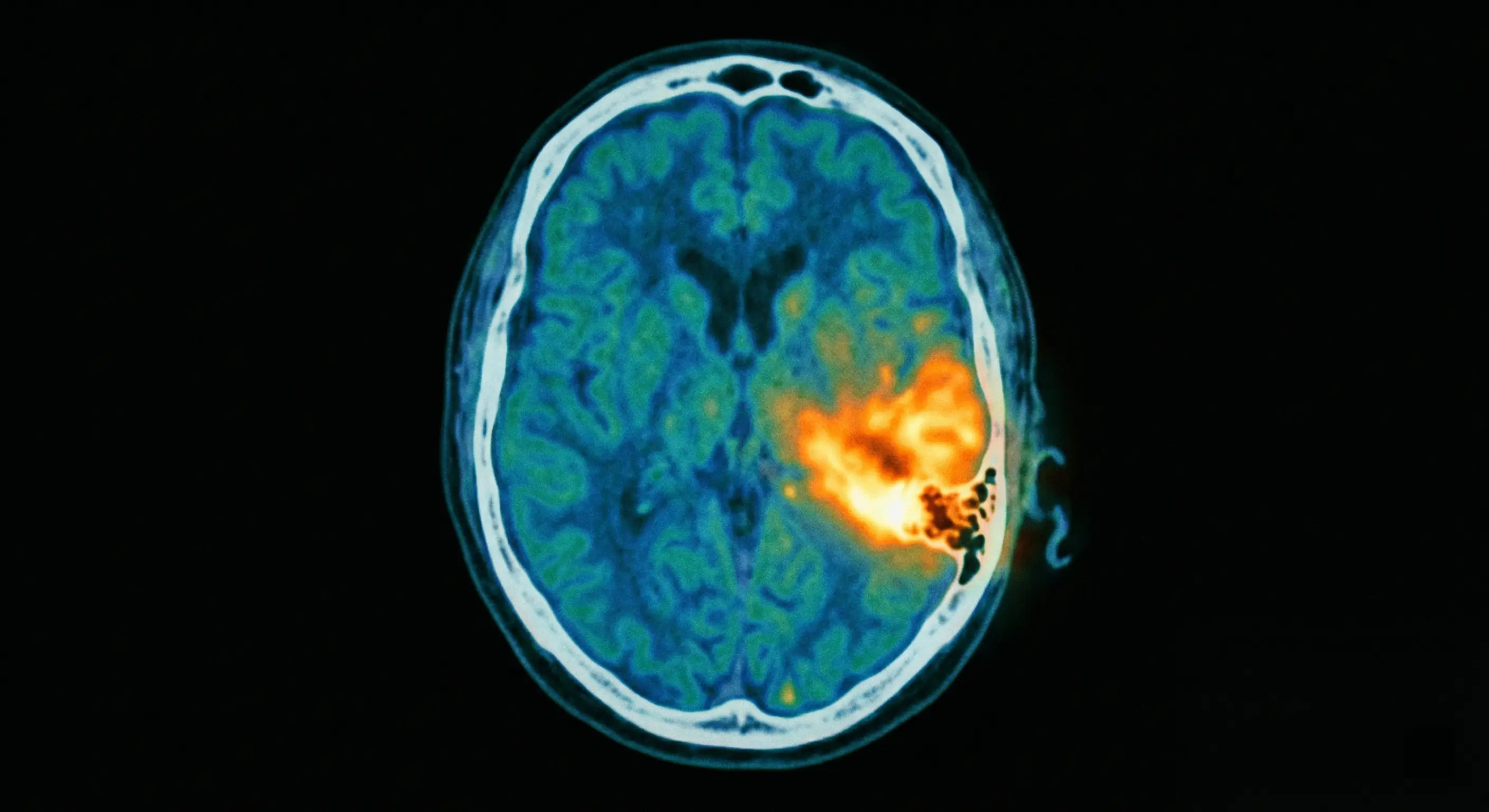
L’infection évolue en ostéomyélite de la base du crâne. L’os temporal subit une érosion. Les bactéries ou champignons grignotent progressivement la structure osseuse.
Le processus utilise les fissures de Santorini. Ces ouvertures naturelles facilitent la migration. L’infection s’infiltre ainsi vers les zones profondes environnantes.
Cette progression souterraine s’avère risquée. Elle menace les vaisseaux vitaux. Les nerfs situés sous le cerveau peuvent également être atteints.
L’évolution vers une ostéite du rocher illustre bien la complexité de cette atteinte osseuse qui nécessite un suivi rigoureux.
Pourquoi le diabète favorise-t-il cette pathologie ?
L’anatomie délicate du conduit auditif externe rencontre ici un terrain biologique spécifique, où l’infection ne devient « maligne » que si les défenses naturelles du patient sont préalablement fragilisées.
L’impact de l’hyperglycémie sur l’immunité du conduit
Le sucre modifie la composition chimique du cérumen. Chez une personne diabétique, le pH devient moins acide. Ce changement favorise alors la prolifération de germes agressifs dans l’otite externe.
La microangiopathie (altération des petits vaisseaux) joue un rôle majeur. Les capillaires fonctionnent mal à cause du glucose excessif. Les globules blancs circulent donc trop lentement.
Maintenir un équilibre glycémique strict est primordial. C’est un pilier fondamental pour espérer une guérison durable de l’oreille.
Les autres profils de patients immunodéprimés concernés
D’autres formes d’immunodépression augmentent les risques. Les patients sous chimiothérapie ou porteurs du VIH sont vulnérables au Pseudomonas aeruginosa. Cette bactérie profite de la baisse des défenses cellulaires.
Les personnes âgées présentent une fragilité accrue. Avec l’âge, la peau du conduit auditif s’affine nettement. Les barrières protectrices naturelles s’amoindrissent considérablement au fil des années.
Des infections fongiques comme l’Aspergillus émergent parfois. Ces cas s’avèrent plus complexes à traiter médicalement. Ils touchent majoritairement les hommes de plus de 70 ans.
- Diabète de type 2 déséquilibré (80 % des cas)
- Immunodépression sévère (15 % des cas)
- Âge avancé (médiane de 70 ans)
3 signes d’alerte d’une évolution nécrosante
Reconnaître précocement le passage d’une infection banale à une forme sévère est une priorité clinique. Voici les manifestations qui doivent orienter vers un avis médical spécialisé.
Une otalgie intense et résistante aux traitements
La douleur auriculaire devient rapidement insupportable. Elle présente un caractère nocturne marqué. Cette otalgie ne cède absolument pas aux antalgiques classiques.
Les traitements locaux habituels restent sans effet. Si les gouttes antibiotiques n’agissent pas après 48h, la vigilance est de mise. Ce signe suggère une progression vers les symptômes d’une otite nécrosante.
L’apparition de sécrétions purulentes et de granulations
L’otorrhée purulente (écoulement de pus) constitue un signal d’alarme majeur. Le liquide s’écoulant de l’oreille est épais et jaunâtre. Il dégage souvent une odeur fétide caractéristique.
L’examen peut révéler des granulations au fond du conduit. Ces petits bourgeons de chair rouge sont inflammatoires. Ils marquent souvent une atteinte de l’os temporal sous-jacent.
| Signe clinique | Otite externe simple | Otite maligne externe |
|---|---|---|
| Douleur | Modérée à vive | Intense et insupportable |
| Écoulement | Clair ou séreux | Purulent et malodorant |
| Fièvre | Absente ou discrète | Possible mais inconstante |
| Réponse aux gouttes | Amélioration rapide | Échec du traitement local |
Les complications neurologiques et paralysies faciales
Une paralysie faciale peut survenir si l’infection comprime le nerf. On observe alors un affaissement d’un côté du visage. C’est le signe d’une extension osseuse profonde.
Des vertiges ou une perte d’audition brutale apparaissent parfois. Ils traduisent une propagation de l’inflammation vers l’oreille interne. Un bourdonnement dans l’oreille peut également accompagner ces manifestations.
Ces troubles neurologiques constituent des urgences absolues. Ils justifient une prise en charge hospitalière face au taux élevé de séquelles neurologiques observé sans traitement rapide.
Diagnostic médical et protocoles de soins recommandés
Une fois les signes d’alerte identifiés, seul un bilan expert permet de confirmer cette pathologie et d’instaurer le protocole rigoureux nécessaire pour stopper l’infection.
Le rôle des examens d’imagerie et de la biopsie
L’examen de référence demeure le scanner (TDM) des rochers. Ce procédé permet de visualiser avec précision l’atteinte de l’os temporal. Il évalue aussi l’étendue des lésions osseuses.
La réalisation d’une biopsie des tissus de granulation est indispensable. Cet acte permet d’écarter l’éventualité d’un cancer du conduit auditif. L’analyse identifie également la bactérie en cause. Pour en savoir plus, découvrez le déroulement d’une biopsie.
L’IRM ou la scintigraphie complètent parfois le bilan initial. Ces outils facilitent la surveillance de la cicatrisation osseuse. Le suivi s’étale généralement sur plusieurs mois.
L’antibiothérapie prolongée et le suivi pluridisciplinaire
Le traitement repose sur une antibiothérapie puissante et durable. Il faut souvent compter six semaines à plusieurs mois de soins. L’administration se fait parfois par perfusion intraveineuse.
Une collaboration étroite entre spécialistes est organisée. L’ORL travaille avec l’infectiologue et le diabétologue pour stabiliser l’état général. Cette approche globale favorise la guérison. Consultez ici les différents traitements des otites.
L’oxygénothérapie hyperbare est parfois proposée en complément. Respirer de l’oxygène pur en caisson aide l’os à cicatriser. Cela stimule aussi les défenses immunitaires locales.
Le succès du traitement repose sur une antibiothérapie ciblée de longue durée et un contrôle rigoureux de la glycémie pour stopper la nécrose.
Cette infection osseuse sévère nécessite une prise en charge hospitalière urgente, alliant antibiothérapie prolongée et contrôle glycémique strict. En restant attentif aux douleurs nocturnes intenses, vous favorisez une guérison durable. Un diagnostic précoce de l’otite maligne externe permet d’éviter les complications neurologiques pour retrouver sereinement votre confort auditif. N’hésitez pas à consulter un médecin en ligne dès l’apparition des premiers symptômes persistants.
FAQ
Qu’est-ce qu’une otite maligne externe et est-ce un cancer ?
Malgré son appellation qui peut prêter à confusion, l’otite maligne externe n’est absolument pas une pathologie cancéreuse ou une tumeur. Le terme « maligne » est utilisé historiquement par le corps médical pour souligner la sévérité de cette infection et sa capacité à s’étendre aux tissus profonds.
Il s’agit en réalité d’une ostéomyélite de la base du crâne (infection de l’os). Elle débute généralement dans le conduit auditif externe avant de se propager vers l’os temporal. Cette affection touche principalement les personnes âgées, les patients diabétiques ou les personnes dont le système immunitaire est affaibli.
Pourquoi le diabète augmente-t-il les risques de développer cette infection ?
Le diabète crée un terrain favorable à l’éclosion de cette pathologie pour plusieurs raisons biologiques. D’une part, l’hyperglycémie modifie la composition chimique du cérumen, dont le pH devient moins acide, perdant ainsi son rôle protecteur contre les bactéries comme le Pseudomonas aeruginosa.
D’autre part, la microangiopathie (atteinte des petits vaisseaux sanguins) liée au diabète réduit l’apport d’oxygène et de cellules immunitaires vers l’oreille. Pour favoriser la guérison, nos équipes médicales soulignent qu’un contrôle rigoureux de la glycémie est aussi indispensable que le traitement antibiotique lui-même.
Comment l’infection se propage-t-elle vers l’os et le crâne ?
L’infection utilise des voies anatomiques spécifiques pour quitter la peau du conduit auditif et atteindre l’os. Elle progresse notamment à travers les fissures de Santorini, qui sont de petites ouvertures naturelles dans le cartilage du conduit auditif externe.
Une fois ces barrières franchies, l’infection peut s’étendre à l’os temporal, à l’oreille moyenne et même aux nerfs crâniens. Cette progression souterraine explique pourquoi une simple otite externe peut évoluer vers des complications neurologiques si elle n’est pas prise en charge rapidement en milieu hospitalier.
Quels sont les signes qui doivent alerter sur une forme nécrosante ?
Le signe le plus caractéristique est une douleur auriculaire intense, profonde et persistante, qui a la particularité d’augmenter durant la nuit et de ne pas céder aux antalgiques classiques. Un écoulement de pus jaunâtre et nauséabond (otorrhée) est également fréquent.
Si vous remarquez une baisse d’audition, des vertiges ou, plus grave encore, un affaissement des muscles du visage (paralysie faciale), une consultation urgente est nécessaire. Ces symptômes indiquent que l’infection atteint potentiellement les structures nerveuses ou l’oreille interne.
Quels examens sont nécessaires pour confirmer le diagnostic ?
Le diagnostic repose sur des examens de précision, notamment le scanner (TDM) des rochers, qui permet d’évaluer l’érosion de l’os temporal. Une mise en culture des sécrétions de l’oreille est aussi systématiquement réalisée pour identifier précisément la bactérie responsable et adapter les antibiotiques.
Dans certains cas, une biopsie des tissus de granulation (petits bourgeons de chair dans le conduit) est pratiquée. Cet examen est essentiel pour écarter formellement une pathologie maligne tumorale et confirmer la nature inflammatoire et infectieuse.
Quel est le protocole de soin pour une otite externe maligne ?
Le traitement est long et nécessite souvent une hospitalisation initiale. Il repose sur une antibiothérapie prolongée, généralement par voie intraveineuse au début, pouvant durer de six semaines à plusieurs mois selon l’atteinte osseuse.
En complément des antibiotiques, des soins locaux réguliers pour nettoyer le conduit auditif sont effectués. Dans certaines situations complexes, l’oxygénothérapie hyperbare (respiration d’oxygène pur en caisson) peut être proposée pour stimuler la cicatrisation de l’os et renforcer les défenses locales.
Références scientifiques et recommandations officielles
- Assurance Maladie (Ameli) – Symptômes, diagnostic et évolution d’une otite externe – Consulter la fiche complète (2025).
- Haute Autorité de Santé (HAS) – Gouttes auriculaires : traitement de l’otite externe aiguë – Voir l’avis de la Commission de la Transparence (2018).
- DUMAS (CNRS / Université de Bordeaux) – Otite maligne externe aspergillaire : étude observationnelle multicentrique française, thèse du Dr Maxime Mehlen – Consulter la thèse (2023).
- Inserm – Diabète de type 2 : dossier d’information (mécanismes, complications et immunité) – Voir le dossier complet (2024).