Méningite foudroyante : symptômes, purpura et conduite à tenir
L’essentiel en 30 secondes
La méningite foudroyante est une inflammation fulminante des méninges causée par le méningocoque (Neisseria meningitidis), pouvant provoquer un choc septique mortel en moins de 24 heures.
- Mortalité : taux de létalité de 10 % ; 1 survivant sur 5 conserve des séquelles durables (surdité, troubles moteurs).
- Symptômes : triade classique associant forte fièvre, céphalées violentes, raideur de nuque et vomissements en jet.
- Purpura fulminans : taches cutanées persistant sous la pression d’un verre transparent = urgence vitale immédiate.
- Vaccination : depuis 2025, vaccins contre les méningocoques B et ACWY obligatoires pour tous les nourrissons en France.
- Cas contacts : antibioprophylaxie systématique de l’entourage proche pour rompre la chaîne de transmission.
À retenir : Une tache cutanée qui ne s’efface pas sous un verre impose un appel immédiat au 15 (SAMU) — chaque minute perdue réduit les chances de survie.
Informations vérifiées en 2026 — Sources : Institut Pasteur, Santé publique France
Face à une fièvre brutale ou une raideur de nuque, comment distinguer une simple infection d’une méningite foudroyante nécessitant une prise en charge immédiate ? Cet article détaille les signes d’alerte du syndrome méningé et l’importance vitale du test du verre pour identifier un purpura (taches hémorragiques). Vous découvrirez les recommandations vaccinales 2025 et les réflexes d’urgence pour protéger l’entourage face à cette infection bactérienne fulminante.
- Comprendre la méningite foudroyante et l’urgence de sa prise en charge
- Identifier les symptômes critiques selon l’âge du patient
- Transmission du méningocoque et diagnostic médical rapide
- Prévention par la vaccination et protection de l’entourage
- FAQ
- Références scientifiques et recommandations officielles
Comprendre la méningite foudroyante et l’urgence de sa prise en charge
Après avoir défini ce qu’est globalement cette pathologie, il faut entrer dans le vif du sujet : pourquoi parle-t-on de caractère « foudroyant » et quel est le mécanisme biologique derrière cette agression éclair du cerveau.
Un processus inflammatoire fulminant des enveloppes cérébrales
La méningite correspond à une inflammation brutale des méninges suite à une invasion bactérienne. Le terme « foudroyant » illustre une progression destructrice et ultra-rapide de l’infection.
Le méningocoque (Neisseria meningitidis) traverse la barrière hémato-encéphalique pour envahir le système nerveux. Cette agression centrale est immédiate. Elle déclenche une réponse immunitaire intense provoquant un œdème cérébral sévère.
La méningite est une infection des méninges qui peut être causée par des virus ou des bactéries, le méningocoque étant une cause majeure.
Une course contre la montre vitale en moins de 24 heures
L’état général peut s’effondrer en quelques heures vers un choc septique. Cette défaillance circulatoire aiguë constitue une urgence absolue. La pression artérielle chute alors dangereusement, menaçant les organes vitaux.
L’appel au 15 représente le seul réflexe valable face aux symptômes. Il ne faut pas attendre une consultation classique le lendemain. Chaque minute perdue réduit malheureusement les chances de survie du patient. Comprendre en combien de temps une méningite peut agir permet de mesurer l’urgence de chaque situation.
L’hospitalisation doit être immédiate pour stabiliser les fonctions vitales. Le traitement antibiotique débute souvent avant les résultats de la ponction lombaire. La survie dépend directement de la rapidité des premiers soins.
Identifier les symptômes critiques selon l’âge du patient
Puisque le temps est notre pire ennemi, savoir reconnaître les signes d’alerte devient une compétence vitale, que l’on soit face à un adulte ou un nourrisson.
Les signes du syndrome méningé chez l’adulte et l’enfant
La triade classique associe une forte fièvre, des maux de tête violents et des vomissements en jet. On observe souvent une photophobie (peur de la lumière). Ces manifestations traduisent l’inflammation des méninges.
La raideur de nuque est caractéristique. Le patient éprouve une impossibilité de toucher sa poitrine avec son menton. C’est le signe clinique le plus évocateur du syndrome méningé.
Repérer les manifestations atypiques chez le nourrisson
Le bébé peut paraître simplement grognon ou geindre de façon inhabituelle. Il refuse fréquemment son biberon et semble très mou (hypotonie). La vigilance est de mise.
Il faut surveiller la fontanelle qui peut devenir bombée. Des convulsions surviennent parfois subitement. Le teint peut également devenir grisâtre ou marbré très rapidement.
Signes d’alerte chez le nourrisson :
- Cris plaintifs ou irritabilité intense.
- Refus d’alimentation systématique.
- Fontanelle bombée (gonflement sur le haut du crâne).
- Hypotonie (grande mollesse du corps).
Ces signes de méningite chez l’enfant imposent une consultation médicale sans le moindre délai.
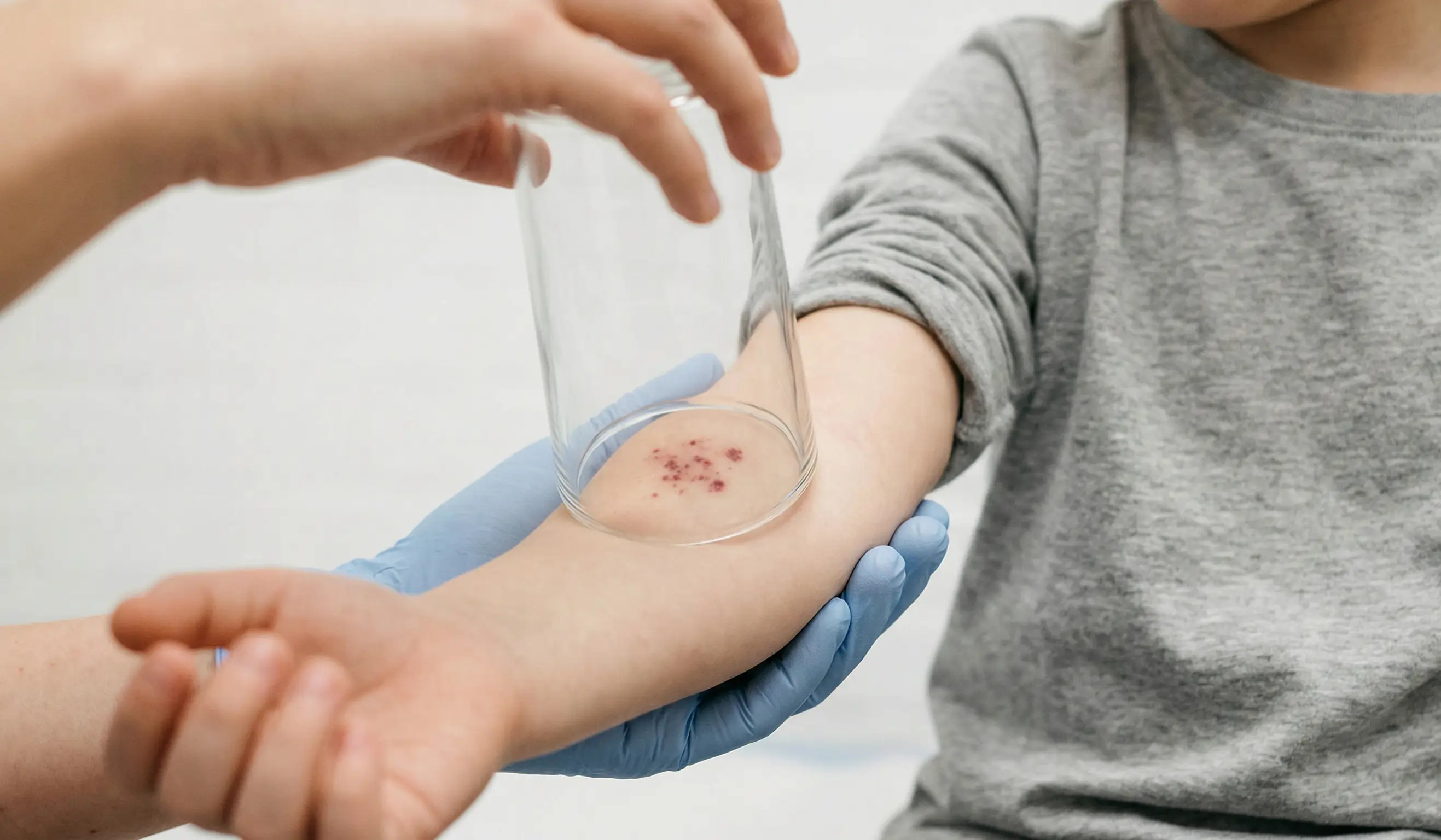
Le purpura fulminans ou l’apparition de taches hémorragiques
Des taches rouges ou violacées apparaissent sur la peau. Elles ressemblent à de petites étoiles ou à des bleus. Ces lésions s’étendent à vue d’œil sur l’ensemble du corps.
Le test du verre : Pressez un verre transparent sur la tache. Si elle ne s’efface pas sous la pression, il s’agit d’un purpura, signe d’une urgence vitale immédiate.
Ce test simple permet de suspecter une méningite foudroyante. Une prise en charge médicale est alors indispensable pour instaurer un traitement antibiotique rapide.
Transmission du méningocoque et diagnostic médical rapide
La forme virale est fréquente et souvent bénigne. La forme bactérienne est rare mais mortelle. Seul un médecin peut faire la différence.
Les antibiotiques ne fonctionnent que sur les bactéries. En cas de doute, on traite toujours comme une bactérie. C’est une sécurité indispensable pour le patient.
Les mécanismes de contagion par contact proche
La transmission se fait par les postillons ou la salive. Il faut un contact étroit et prolongé. Les baisers ou les éternuements sont des vecteurs.
Beaucoup de gens sont porteurs sains. Ils ont la bactérie dans la gorge sans être malades. Ils peuvent pourtant transmettre le germe à autrui.
Les examens hospitaliers pour confirmer l’infection
La ponction lombaire est l’examen de référence. On prélève du liquide dans le bas du dos. Cela permet d’identifier précisément le germe en cause. L’analyse du liquide céphalorachidien (LCR) est déterminante.
Des prises de sang (hémocultures) complètent le bilan. Elles vérifient si la méningite foudroyante a entraîné le passage de la bactérie dans le sang.
Prévention par la vaccination et protection de l’entourage
Pour éviter d’en arriver à de telles extrémités, la médecine dispose aujourd’hui d’armes préventives puissantes, tant pour l’individu que pour la collectivité.
Chiffres clés :
- 10 % de taux de mortalité
- 1 personne sur 5 garde des séquelles durables
Le rôle des vaccins obligatoires et recommandés en 2025
Depuis 2025, les vaccins contre les méningocoques B et ACWY sont obligatoires. Cela concerne tous les nourrissons en France. Voici les détails sur la vaccination méningocoque Pasteur.
La vaccination protège aussi les adolescents. Ils sont une population à risque important. La protection collective réduit drastiquement la circulation des souches dangereuses.
Le protocole d’antibioprophylaxie pour les cas contacts
L’entourage proche doit prendre des antibiotiques préventifs. Cela concerne les personnes vivant sous le même toit. Le traitement doit être pris très rapidement.
Ce protocole casse la chaîne de transmission. Il empêche l’apparition de nouveaux cas. Les autorités sanitaires identifient précisément le périmètre des personnes exposées.
Suivi médical et gestion des séquelles éventuelles
Une personne sur cinq garde des séquelles. Cela peut être une surdité ou des troubles moteurs. Un bilan ORL est systématique après la sortie.
| Séquelle potentielle | Type de suivi | Professionnel de santé |
|---|---|---|
| Audition | Tests audiométriques | ORL |
| Motricité | Kinésithérapie | Masseur-kinésithérapeute |
| Apprentissage | Suivi scolaire | Neuropédiatre |
| Neurologie | IRM de contrôle | Neurologue |
La méningite foudroyante reste une urgence absolue. Une prise en charge rapide et un suivi coordonné sont les piliers d’une récupération optimale pour les patients.
Face à une suspicion de méningite foudroyante, la réactivité sauve des vies : identifiez la triade fièvre, maux de tête et raideur de nuque, puis vérifiez toute tache cutanée persistante. La vaccination généralisée dès 2025 et l’antibiothérapie préventive de l’entourage restent vos meilleures armes. Agir sans attendre assure un avenir protégé.
FAQ
Qu’est-ce qu’une méningite foudroyante et comment se manifeste-t-elle ?
La méningite foudroyante est une inflammation brutale et sévère des méninges, les enveloppes protectrices du cerveau et de la moelle épinière. Elle est le plus souvent provoquée par une bactérie nommée méningocoque (Neisseria meningitidis). On parle de caractère « foudroyant » car l’infection progresse de manière extrêmement rapide, pouvant entraîner des complications vitales en moins de 24 heures.
Elle se manifeste par un syndrome infectieux marqué par une forte fièvre, des maux de tête intenses et des vomissements. Un syndrome méningé s’y associe généralement, incluant une raideur de la nuque, une photosensibilité (gêne à la lumière) et des troubles de la vigilance. L’apparition de taches hémorragiques sous la peau (purpura) est un signe de gravité majeure nécessitant une prise en charge immédiate.
Quels sont les signes d’alerte d’une méningite chez le nourrisson ?
Chez les tout-petits, les symptômes sont parfois moins typiques que chez l’adulte. Il est recommandé de surveiller une fièvre inexpliquée, des cris plaintifs ou une irritabilité inhabituelle. Un nourrisson qui refuse son biberon, qui semble très mou (hypotonie) ou dont la fontanelle (l’espace mou au sommet du crâne) paraît bombée doit faire l’objet d’une attention médicale rapide.
Des convulsions ou un teint grisâtre/marbré peuvent également apparaître. En présence de ces signes, un avis médical permet d’écarter ou de confirmer rapidement une infection bactérienne et de débuter les soins nécessaires sans attendre.
Comment se transmet la bactérie responsable de la méningite ?
La transmission des méningocoques s’effectue par un contact étroit et prolongé avec une personne porteuse, via les gouttelettes de salive ou les postillons (toux, éternuements, baisers). Il est important de noter que de nombreuses personnes sont des « porteurs sains » : elles hébergent la bactérie dans leur gorge sans être malades, mais peuvent tout de même la transmettre à des individus plus fragiles.
Pour protéger l’entourage d’une personne infectée, un protocole d’antibioprophylaxie (traitement antibiotique préventif) est systématiquement mis en place par les autorités sanitaires. Ce traitement vise à rompre la chaîne de transmission et à éviter l’apparition de nouveaux cas au sein du foyer ou des contacts proches.
Quels sont les moyens de prévention disponibles contre la méningite ?
La vaccination constitue le levier de prévention le plus efficace. Depuis 2025, les vaccins contre les méningocoques de groupes B et ACWY sont devenus obligatoires pour tous les nourrissons en France. Cette mesure permet de protéger les enfants dès leur plus jeune âge et de réduire la circulation des souches les plus dangereuses au sein de la population.
En complément de la vaccination, une hygiène rigoureuse et le respect des protocoles de soins préventifs pour les cas contacts sont essentiels. La vaccination est également fortement recommandée pour les adolescents et certaines personnes à risque afin de limiter les formes graves et les séquelles durables.
Quelles peuvent être les séquelles après une méningite bactérienne ?
Bien que la majorité des patients guérissent grâce à une prise en charge rapide, environ une personne sur cinq peut conserver des séquelles à long terme. Les complications les plus fréquentes sont d’ordre neurologique ou sensoriel, notamment une perte d’audition (surdité) qui nécessite un bilan ORL systématique après l’hospitalisation.
D’autres séquelles peuvent inclure des troubles de l’apprentissage, des difficultés motrices ou des troubles de la mémoire. Un suivi médical pluridisciplinaire, incluant parfois de la kinésithérapie ou un accompagnement neuropsychologique, est souvent recommandé pour favoriser la récupération et l’inclusion du patient dans sa vie quotidienne.
Références scientifiques et recommandations officielles
- Santé publique France – Infections invasives à méningocoque : un nombre de cas élevé en janvier et février 2025 – Consulter le bilan épidémiologique (2025)
- Institut Pasteur – Méningites à méningocoques : symptômes, traitement, prévention – Voir la fiche maladie complète (2025)
- Organisation mondiale de la Santé (OMS) – Méningite : aide-mémoire – Consulter l’aide-mémoire (2025)
- Ameli (Assurance Maladie) – Méningite : symptômes, diagnostic et évolution – Voir les informations détaillées (2025)
