Comment se transmet la méningite et comment la reconnaître ?
L’essentiel en 30 secondes
La méningite contagieuse est une inflammation des méninges causée par des virus, des bactéries (méningocoque, pneumocoque) ou des champignons, transmissible par gouttelettes respiratoires et contact étroit.
- Fréquence : les formes virales représentent 70 à 80 % des cas, généralement bénignes et de guérison spontanée.
- Transmission : selon l’Institut Pasteur, les porteurs sains propagent la bactérie par gouttelettes sans présenter de symptômes.
- Triade d’alerte : association de fièvre élevée, raideur de nuque et céphalées violentes.
- Vaccination : protection contre les sérogroupes ACWY et B obligatoire pour les nourrissons depuis 2025.
- Prophylaxie : antibioprophylaxie par Rifampicine administrée aux contacts proches pour éliminer le portage bactérien.
À retenir : le purpura fulminans (taches cutanées rouges ou violacées ne s’effaçant pas à la pression) est le signe d’alerte majeur imposant une prise en charge hospitalière immédiate.
Informations vérifiées en 2026 — Sources : OMS, Institut Pasteur
Savez-vous que la méningite contagieuse peut être transmise par un simple porteur sain ne présentant aucun symptôme ? Cet article détaille les mécanismes de propagation des agents pathogènes viraux et bactériens afin de vous aider à identifier les risques réels pour votre entourage. Vous découvrirez les signes d’alerte spécifiques selon l’âge et les protocoles médicaux d’urgence pour briser efficacement la chaîne de transmission.
Méningite contagieuse : causes et types de pathogènes
Comprendre l’inflammation des méninges nécessite d’identifier précisément l’agent responsable. Cette pathologie, touchant les membranes protectrices du système nerveux, présente des risques et des modes de transmission très variables selon sa nature.
Les formes virales représentent 70 à 80 % des cas. Elles sont généralement bénignes, guérissant souvent seules en quelques jours sans nécessiter de traitements lourds en milieu hospitalier.
Les bactéries comme le méningocoque ou le pneumocoque sont bien plus redoutables. Leur présence constitue une urgence médicale absolue engageant le pronostic vital. Les spécificités de la méningite bactérienne expliquent cette gravité particulière.
Certains champignons peuvent aussi attaquer les méninges. Contrairement aux virus, la fiche de l’OMS sur la méningite précise que cette forme n’est pas contagieuse entre humains.
Identifier rapidement l’agent pathogène est vital. Chaque minute gagnée améliore les chances de récupération totale.
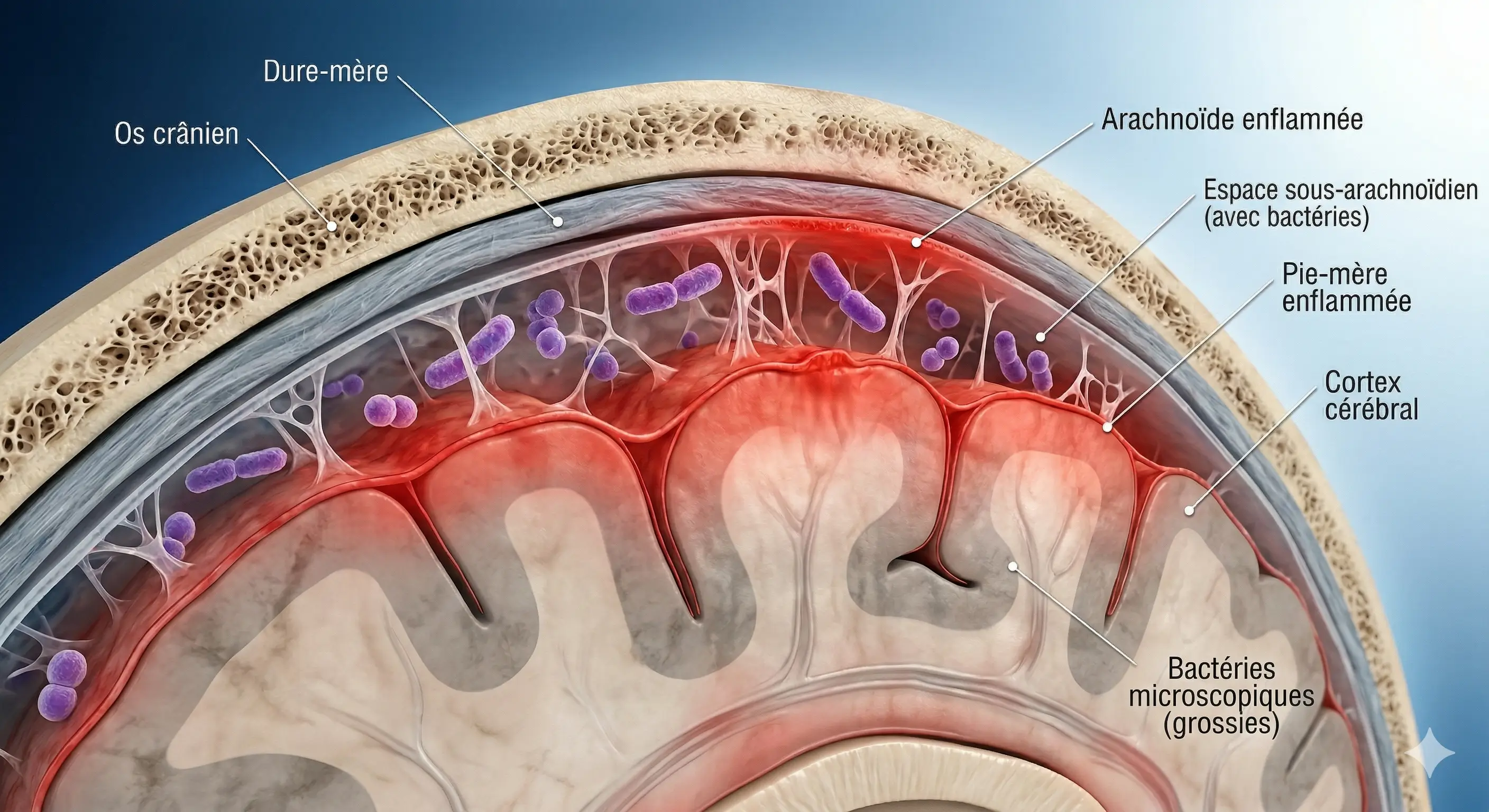
Mécanisme de franchissement de la barrière hémato-encéphalique
La barrière hémato-encéphalique agit comme un filtre ultra-sélectif protégeant votre cerveau. Elle bloque normalement les toxines et les impuretés circulant dans le sang. Pourtant, des microbes rusés parviennent à forcer ce rempart. L’infection cérébrale débute alors.
Les bactéries utilisent le flux sanguin pour se déplacer. Elles activent des récepteurs spécifiques afin de traverser les parois et rejoindre les méninges.
Une inflammation immédiate se déclenche suite à cette intrusion. Le liquide céphalo-rachidien devient le théâtre d’une bataille immunitaire particulièrement intense.
Ce processus d’invasion est extrêmement rapide. Votre système nerveux central se retrouve alors directement menacé par l’infection. Savoir en combien de temps la méningite peut agir est donc central dans la prise en charge.
Modes de transmission et durée de la contagiosité
Maintenant que nous savons ce qui cause l’infection, penchons-nous sur la manière dont elle voyage d’une personne à l’autre.
Vecteurs de propagation par gouttelettes et contacts étroits
La transmission s’opère par l’émission de postillons lors de la toux ou de baisers intenses. Un contact proche et prolongé est nécessaire pour le passage des bactéries. C’est le mode principal pour les méningocoques.
Les lieux de promiscuité comme les écoles ou les casernes augmentent les risques. La proximité facilite grandement le passage du germe entre individus. Ce mécanisme rappelle la transmission de la mononucléose par la salive.
Certains comportements quotidiens favorisent la propagation du pathogène :
- Échanges de couverts ou de verres.
- Toux sans protection.
- Proximité physique de moins d’un mètre.
Différence entre porteurs sains et personnes malades
Un porteur sain héberge la bactérie dans sa gorge sans présenter de symptômes. Cette situation est extrêmement fréquente au sein de la population générale. Ces individus ne se sentent pas malades.
Pourtant, ces porteurs sont les vecteurs principaux de l’épidémie. Ils transmettent la méningite contagieuse sans le savoir. La bactérie devient agressive uniquement chez certains sujets fragiles, selon la fiche de l’Institut Pasteur sur les méningocoques.
L’hygiène rigoureuse est primordiale pour limiter les risques. Se laver les mains régulièrement constitue un rempart efficace.
Le mystère de la virulence individuelle persiste encore. Pourquoi certains développent-ils une forme grave et d’autres non ?
Quels sont les symptômes d’alerte d’une méningite ?
Savoir comment elle se transmet est une chose, mais savoir repérer les signes quand elle frappe peut sauver une vie. Reconnaître les symptômes de la méningite dès leur apparition conditionne la rapidité de la prise en charge.
Identification des signaux cliniques classiques chez l’adulte
La triade caractéristique associe une fièvre élevée, une raideur de nuque et des maux de tête et sinusite violents. La lumière devient souvent insupportable pour le patient.
L’examen clinique recherche des taches cutanées suspectes.
Le purpura fulminans est une urgence absolue
Cette manifestation peut être le signe d’une méningite foudroyante, dont l’évolution est extrêmement rapide. Surveillez attentivement l’état de conscience. Si la personne semble confuse ou somnolente, appelez immédiatement le 15 pour une prise en charge.
Soyez vigilant. L’absence d’un signe n’exclut pas le diagnostic. Le doute impose l’avis médical.
Reconnaissance des signes spécifiques chez le nourrisson
Chez le bébé, les signes sont plus trompeurs. Un cri aigu et une irritabilité inhabituelle doivent alerter les parents. L’enfant refuse souvent de s’alimenter. La méningite chez l’enfant présente en effet des tableaux cliniques variables selon l’âge.
Palpez délicatement le sommet du crâne. Une fontanelle bombée est un signal d’alerte. Le corps peut paraître mou ou au contraire trop raide.
Observez la coloration de la peau. Si le nourrisson présente un teint grisâtre ou marbré et reste inconsolable, n’attendez pas pour consulter.
Surveillez l’apparition des manifestations :
- Teint cireux
- Somnolence excessive
- Vomissements en jet
Diagnostic médical et mesures de protection collectives
Une fois à l’hôpital, le temps s’accélère pour confirmer le diagnostic et protéger l’entourage du patient.
Pratique de la ponction lombaire et isolement initial
L’examen de référence demeure la ponction lombaire systématique. Le médecin prélève du liquide céphalo-rachidien dans le bas du dos. Ce geste permet d’identifier précisément le germe responsable de l’inflammation.
Dès l’admission aux urgences, un isolement respiratoire strict est instauré. Le patient et les soignants portent un masque spécifique. Cette sécurité standard prévient toute propagation de la méningite contagieuse.
| Examen | Objectif | Délai des résultats |
|---|---|---|
| Ponction lombaire | Identifier le germe | Environ 1 heure |
| Prise de sang | Chercher une infection généralisée | Rapide |
| Scanner cérébral | Exclure une autre cause | Immédiat |
Vaccination et antibioprophylaxie de l’entourage
La stratégie vaccinale française s’est renforcée en 2025. La protection contre les sérogroupes ACWY et B est désormais obligatoire pour les nourrissons. C’est l’outil majeur pour éradiquer les épidémies locales. Vous pouvez comprendre le vaccin méningite pour vérifier votre statut.
Les proches bénéficient d’une antibioprophylaxie ciblée, souvent par Rifampicine. Ce traitement court élimine le portage bactérien sain. Il casse la chaîne de transmission vers d’autres personnes vulnérables.
Le suivi médical garantit l’efficacité de ces protocoles. La médecine préventive limite drastiquement les risques collectifs. Restez à jour dans vos rappels.
Face à la méningite contagieuse, la vigilance repose sur l’identification de la triade fièvre, céphalées et raideur de nuque. La vaccination et l’hygiène brisent les chaînes de transmission des porteurs sains. Agissez sans délai dès les premiers signaux pour garantir votre sécurité et celle de vos proches. Votre réactivité sauve des vies.
FAQ
Qu’est-ce qu’une méningite et est-elle contagieuse ?
La méningite est une inflammation des méninges, les membranes protectrices enveloppant le cerveau et la moelle épinière. Elle est provoquée par divers agents pathogènes tels que des virus, des bactéries ou, plus rarement, des champignons et des parasites.
La contagiosité dépend de l’agent responsable. Les formes virales et bactériennes sont transmissibles d’une personne à l’autre, tandis que les formes fongiques ne sont pas contagieuses entre humains.
Comment se transmet la méningite entre individus ?
La transmission s’effectue principalement par un contact étroit et prolongé avec une personne infectée ou un porteur sain. Les vecteurs de propagation sont les gouttelettes de sécrétions rhino-pharyngées émises lors de la toux, des éternuements ou des baisers.
Le partage d’objets souillés par la salive, comme les couverts ou les verres, ainsi que la promiscuité dans des lieux collectifs (écoles, casernes), favorisent le passage du germe. Une hygiène rigoureuse des mains constitue un rempart essentiel.
Quels sont les symptômes d’alerte chez l’adulte ?
Le diagnostic clinique repose sur une triade caractéristique : une fièvre élevée, des maux de tête violents et une raideur de la nuque. Une intolérance à la lumière (photophobie) et des troubles de la vigilance, tels qu’une confusion ou une somnolence, sont également fréquents.
L’apparition de taches rouges ou violacées sur la peau qui ne disparaissent pas sous la pression, appelée purpura fulminans, constitue une urgence médicale absolue. En présence de ces signes, contactez immédiatement les services de secours (le 15).
Comment reconnaître une méningite chez le nourrisson ?
Chez le jeune enfant, les signes sont souvent moins spécifiques. Il convient de surveiller une irritabilité inhabituelle, un cri aigu, un refus de s’alimenter ou un teint grisâtre. Le bombement de la fontanelle antérieure est un signe clinique majeur présent chez 33 à 50 % des nouveau-nés atteints.
Un corps anormalement mou ou, à l’inverse, trop raide, ainsi que des vomissements en jet doivent alerter les parents. L’absence de raideur de la nuque chez un enfant de moins de 12 mois n’exclut pas le diagnostic.
Quelles sont les mesures de protection pour l’entourage ?
Pour prévenir la propagation, une antibioprophylaxie est administrée aux personnes ayant eu un contact proche avec le malade dans les 10 jours précédant l’hospitalisation. Le traitement de référence est généralement la Rifampicine, visant à éliminer le portage de la bactérie dans la gorge.
En complément, si le sérogroupe identifié est le A, C, Y ou W, une vaccination est proposée aux contacts proches par les autorités sanitaires. Ces mesures permettent de rompre immédiatement la chaîne de transmission autour du cas index.
Quels sont les examens pratiqués pour confirmer le diagnostic ?
L’examen de référence est la ponction lombaire, consistant à prélever du liquide céphalorachidien dans le bas du dos pour identifier précisément le germe. Des analyses de sang et, parfois, un scanner cérébral complètent le bilan pour évaluer la gravité de l’infection.
Dès l’admission à l’hôpital, un isolement respiratoire avec port du masque est instauré par mesure de sécurité. La rapidité de la prise en charge est déterminante pour le pronostic.
Références scientifiques et recommandations officielles
- Haute Autorité de Santé (HAS) – Recrudescence des infections invasives à méningocoques : de nouvelles recommandations sur le rattrapage vaccinal – Consulter la recommandation HAS (2025)
- Ameli – Assurance Maladie – Méningite : symptômes, diagnostic et évolution – Voir la fiche Ameli (2024)
- Santé Publique France – Infections invasives à méningocoque en France en 2024 – Consulter le bulletin national (2025)
- Organisation Mondiale de la Santé (OMS) – Méningite : fiche thématique – Voir la fiche OMS (2023)